癌症诊断
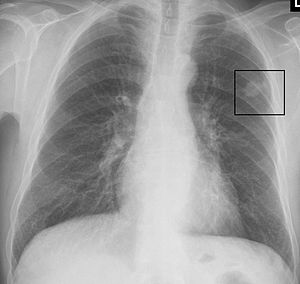
大多数癌症最初都是因为出现症状,或透过检查而被发现。但确定的诊断必需要经过病理医师经切片检验确认。
大致上癌症的症状可分为三类:
- 局部症状: 异常肿块或肿胀(肿瘤),出血,疼痛和溃疡。因为肿瘤压迫周遭组织所引起的症状,如黄疸。
- 恶性转移的症状: 淋巴结肿大、咳嗽、咳血、肝肿大、骨头疼痛、骨骼因肿瘤转移影响发生骨折以及神经系统的症状。虽然癌症末期会出现疼痛的现象,但疼痛往往并不是恶性转移发生的症状。
- 全身性的症状: 体重减轻、食欲不振、恶病体质、大量出汗(夜间盗汗)、贫血
此外也有称为肿瘤伴随症候群的症状,指的是身体因新生恶性肿瘤而在荷尔蒙,神经系统,血液,生化过程等方面出现紊乱的临床症状,但与肿瘤的转移或入侵无直接关系[1],如血栓或荷尔蒙的变化。
上述中各种症状都有可能由其他的疾病引起,癌症不一定是产生这些症状的主因,确切原因仍需要鉴别诊断诊察。
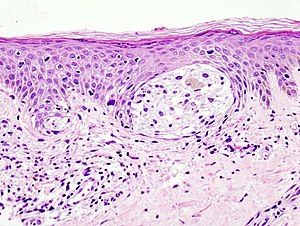
病患可能经由许多症状或检验结果被怀疑罹患癌症,但诊断恶性肿瘤最确定的方式就是经由病理医师对活体组织切片或经手术取得的组织做病理检查来证实癌细胞的存在。许多活体组织切片,例如皮肤、乳房或肝脏等,在医师的诊疗室内即可取得。但是其他器官的切片,则需要在麻醉情形下在手术室进行。
根据组织诊断可判定肿瘤的生长程度,其病程的分级和其他肿瘤特征。这样的资讯对于判断病患的预后情形和选择最佳治疗方式上非常有用。细胞遗传学和免疫组织化学染色法对于提供有关癌细胞未来可能的发展情况以及选择治疗方式上,都占有相当重要的角色。
目前最为广泛采用的分期方式是经由美国癌症联合委员会 (American Joint Committee on Cancer,AJCC)所订定的[2],癌症分期主要依据几个主要原则:
- 肿瘤产生的部位
- 肿瘤的大小以及数目
- 淋巴结是否被侵入以及周边淋巴结被侵入的情形
- 远端转移的发生与否
综合以上的原则建立起来的肿瘤分期系统又称为TNM分期系统,这样的分期又可因检验的方式不同细分为临床分期法 (clinical staging,cTNM)、外科分期法 (surgical staging,sTNM)与病理分期法 (pathological staging,pTNM)。一般所采用的都是TNM分期,如果病患进行手术,手术的检查得到的分期结果就是外科分期法,若是手术切下的标本经病理医师判定,其结果则为病理分期法。这些分期方式的定义均由美国癌症联合委员会和国际对抗癌症联盟 (International Union Against Cancer,UICC)共同维持并更新。
TNM分期系统中:
T分期(Tumor Developement)代表肿瘤的发展程度可分为:
- TX 无法找到原发性肿瘤或定义分期
- T0 没有原发性肿瘤的存在
- Tis 原位癌
- T1-T4 根据肿瘤大小及生长扩散情形
N分期(Nymph Affect)表示依照淋巴结受到的影响情况分成:
- NX 无法确定淋巴结影响分期
- N0 无局部淋巴结转移的癌细胞
- N1-N3 淋巴结转移的情形
M分期(Migration)则是根据远端转移的情形分成:
- MX 无法确定远端转移的分期
- M0 没有远端转移发生
- M1 已产生远端转移
而根据癌症发展的程度,又可分为零、一、二、三、四期等,及早期与晚期,通常零到一期算是早期,但在不同癌症中每期的定义和治疗方法都有所不同,确实的分期仍应参考美国癌症联合委员会的定义。
以肺癌为例[3]:
| IA | T1 | N0 | M0 |
| IB | T2 | N0 | M0 |
| IIA | T1 | N1 | M0 |
| IIB | T2 | N1 | M0 |
| T3 | N0 | M0 | |
| IIIA | T3 | N1 | M0 |
| T1-3 | N2 | M0 | |
| IIIB | T4 | N0-2 | M0 |
| 任何T | N3 | M0 | |
| IV | 任何T | 任何N | M1 |
癌症筛检,是希望在一般大众身上提早找出潜在未发现与早期无症状的癌症。所进行的测试必须适合广大民众能够负担,并且安全,无侵入性而且不易有假阳性结果产生。一但发现癌症的迹象,更精确的后续检验,或使用侵入性手术取得组织切片以确定筛检结果则是必要的。
癌症筛检可以早期发现癌症,提早治疗癌症能有较好的恢复情形和延长生命。许多不同的筛检方式已经在实际进行。例如,乳房自我检查等。由于乳房摄影检查比乳房自我检查能更早发现肿瘤存在,所以许多国家目前尽量让所有中年妇女都能够接受定期的乳房摄影检查。大肠直肠癌可透过粪便潜血测试和大肠镜提早发现。借由切除潜在恶性息肉的治疗,可减少发病率及死亡率。同样地,子宫颈抹片检查也能使检验者能早期察觉癌前病变区域并加以手术切除,这些筛检也使得子宫颈癌的发病率和死亡率大幅的减少。此外,已有建议男性应在15岁时开始定期自我检查睾丸以提早发现睾丸癌。五十岁以上的男性通常建议应该定期进行直肠前列腺触诊和前列腺抗原血液检验,可有效侦测前列腺癌的产生。
癌症筛检的争议在于检验是否的确能够延长生命,由于癌症的治疗方法多半具有侵入性及对身体造成很大负担,因为早期发现而进行治疗反而不一定比完全不治疗好。例如,在进行前列腺癌筛检时,摄护腺抗原血液检验可侦测到极微小的肿瘤,但是或许终其一生,这样的肿瘤并不会成为危及生命的问题。只是一旦经筛检发现,一般都会进行进一步的检验及诊疗。因此就有可能发生过度诊断的问题,而将病患放入不必要的并发症的风险中,如手术或放射治疗的副作用与感染。用于确定诊断前列腺癌所做的前列腺组织切片可能引起的副作用,包括出血和感染。前列腺癌的治疗则可能导致尿失禁、勃起功能障碍。同样地,对于乳癌的筛检上,近来也有批评认为在一些国家所进行的乳房筛检计划所引起问题远超过所解决的。因为在一般妇女身上做筛检,产生许多因为阳性或假阳性结果而需要做更精确检验的妇女,造成医疗资源的大量浪费,也带给假阳性者的沉重心理负担。而这样大规模的检验,最后往往只是找出几个早期乳癌患者,所耗费的社会成本是值得讨论的。
用医学影像技术检测癌症,也遭遇类似问题。这些医学影像检测技术都是成本相当高且耗费时间。由于侦测的灵敏度极高,常发现细胞病变,这样的肿瘤也可以被认为恶性,而进行具有潜在危险性的治疗方法。
相反的,子宫颈抹片检查在所有种类的癌症筛检中则具有最好的成本效益。以公共卫生考量来看,子宫颈癌的病程发展通常十分缓慢,长达数年,又具有明显的危险因子(性接触),因此有相当高的机会可在癌症仍是早期时筛检出来,最重要的是,抹片的成本很低,能够大量推行。基于这些原因,一项癌症筛检是否应该进行,民众的健康改善程度和筛检的成本与治疗的风险都必须列入考虑。
- ↑ 引用错误:
<ref>标签无效;未给name(名称)为isbn1-55009-213-8的ref(参考)提供文本 - ↑ AJCC Cancer Staging Manual, 6th Edition
- ↑ 国卫院肺癌诊治共识第七章表一
